دیدگاه خود را بنویسید
نشانی ایمیل شما منتشر نخواهد شد.

از آزمونهای الکتروفیزیولوژی میتوان برای تخمین حساسیت شنوایی استفاده کرد اما این آزمونها سطح واقعی شنوایی را نشان نمیدهند، ازاینرو نباید هرگز بهعنوان جانشینی برای آزمونهای رفتاری استفاده شوند.
توصیهشده که در ارزیابی اطفال از اصل کراس چک که شامل آزمونهای فیزیولوژیک،بهویژه ABR، OAE و آکوستیک ایمیتانس است استفاده شود، همچنین اعتقاد بر این است که آزمونهای رفتاری کودکان برای جلوگیری از اشتباهات بالقوه باید توسط اندازهگیری آزمونهای فیزیولوژیک تائید شود.
در بیشتر موارد از آکوستیک ایمیتانس و OAE بهعنوان اصل کراس چک در ارزیابی رفتاری استفاده میشود.
بااینوجود، زمانی که این اندازهگیریها متناقض باشند، ABR میتواند به خوبی تمایز دهنده باشد.
استفاده از گوشی های داخلی برای ارزیابی کودکان و جلوگیری از کلاپس مجرای گوشی و جلوگیری از افت انتقالی کاذب در این گروه پیشنهاد میشود.
در نتیجه استفاده از گوشی داخلی و همچنین میدان صوتی برای جلوگیری از کلاپس میتواند مفید باشد.
روشهای مختلف آزمونهای شنوایی
پیشنهاد مطالعه : تکان خوردن مایع گوش
روشهای آزمونی که بدون اصل تقویت اجرا میشود بهعنوان ادیومتری مشاهده رفتاری[1] (BOA) شناخته میشود و روشهایی که بر اساس تقویت، پاسخهای قابل تکرار ایجاد میکند بهعنوان ادیومتری شرطی شناخته میشود مثل ادیومتری تقویت بینایی[2] (VRA).BOA یک پاسخ رفلکسی یا فعال از نوزاد یا نوپا است که معمولترین روش سابجکتیو بدون تقویت در غربالگری شنوایی نوزادان و کودکان بین 6 تا 12 ماه است و همچنین برای کودکان بزرگتر (24 ماه) نیز استفاده میشود.
مثالی از این روش، ارائه محرک شنوایی به نوزاد با خواب سبک است، درحالیکه که تغییرات رفتاری که با ارائه محرک قفل زمانی[3] دارد، ایجاد میکند.
اما باید توجه داشت که BOA محدودیت های زیادی از جمله پاسخهای عادت پذیر سریع نسبت به محرک را دارد.
در روشهای شرطیسازی، از تقویت پاسخهای کودک برای کسب پاسخهای تکرارپذیر استفاده میشود.
در این روشها، پاسخ واقعی از طریق ارائه تقویت های مختلف بهدست میآید و کودک یا نوزاد همکاری فعال در حین انجام آزمایش دارد.
اگرچه مطالعات مختلف نشان میدهد که حتی کودکان 6 ماهه هم میتوانند شرطی شوند ولی معمولاً این تکنیکها برای محدودهی سنی 12 تا 48 ماه انجام میشود.
استفاده از روشهای شرطی و رفتاری برای نوزاد یا کودک، نمیتواند آستانه دقیقی از شنوایی در اختیار ما قرار دهد، بنابراین پیشنهادشده که از سطح حداقل پاسخ[4] MRLاستفاده کرد، بهعنوان کمترین سطح شدت محرک شنوایی که پاسخهای مطلوب ایجاد میشود تعریف میشود.
برای ارزیابی شنوایی کودکان استفاده از اصطلاح MRL بهتر از آستانه شنوایی است زیرا با افزایش سن، بهبود در پاسخهای رفتاری پیشبینیشده دیده میشود و نتایج دقیق تر میشوند.
تاریخچه گیری از والدین علاوه بر انجام آزمونهای شنوایی ، شنواییشناس میتواند از رفتارهای شنوایی کودک از طریق سؤال از والدین کودک جویا شود.
ترتیب سؤالاتی که میتوان در تاریخچه گیری پرسید شامل:
الف)در صفر تا 4 ماه: زمانی که نوزاد خوابیده است،آیا با صدای نویز ناگهانی از خواب بیدار میشود یا نسبت به صدای بلند عکسالعمل نشان میدهد؟
ب)در 4 تا 7 ماه: آیا کودک در 4 ماهگی شروع به چرخش سر در خارج از محدودهی دید میکند؟
آیا در 5 تا6 ماه کودک صدای ورور قابل تکرار تولید میکند؟
آیا در 7 ماهگی بهصورت مستقیم به سمت منبع یا صدایی که خارج از دید کودک است، میچرخد؟
آیا در 6 ماهگی کودک به تنهایی میتواند بنشیند؟ چه نوع وروری در 6 یا 7 ماهگی تولید میکند؟
ج) در 7 تا 9 ماه: آیا کودک به دنبال منبع صدایی که در جهت دید روبرو است بر میگردد؟
آیا توانایی تولید غرغر را دارد؟ آیا توانایی تولید صداهایی با زیر و بمی متفاوت را دارد؟
د) در 9 تا 13 ماهگی: آیا کودک به صدایی که از پشت سرش میآید، برمیگردد؟
آیا شروع به تقلید صدا کرده است؟
آیا کودک ma-ma-ma یا mama میگوید؟ چه صداهای خاصی تولید میکند؟
ی) در 13 تا 24 ماه: آیا کودک صدای شما را وقتی در اتاق دیگر هستید می شنود؟
چه کلمات دیگری جز mama میگوید؟
آیا نحوه تولید صدا طبیعی است؟اطلاعاتی که شنواییشناس از این سؤالات بهدست میآورد و با توجه به کیفیت گفتار و صدای کودک، میتواند در مورد میزان و زمان کم شنوایی قضاوت کند.
مثلاً اگر کیفیت صدای کودک، گوشخراش[5] و فقط شامل واکهها بود، میتوان به کم شنوایی شدید زودهنگام مشکوک شد.
یا اگر کیفیت صدای کودک خوب بود، میتوان به کم شنوایی شدید تأخیری مشکوک شد.
مخصوصاً اگر کودک، چندین کلمه یا حتی چندین صدا با تن هنجار تولید میکند، میتوان به کم شنوایی تأخیری مشکوک شد.
شنواییشناس باید ارتباط راحت و صمیمی با خانواده کودک داشته باشد.
ارتباط با خانواده، یک اثر روانی مثبت بر کودک و احساس راحتی بیشتر ایجاد میکند. بیشتر شنواییشناسها ترجیح میدهند که کودک تنها(بدون حضور خانواده) باشد که این کار توصیه نمیشود.
موارد بالا میباشد که در ارزیابی باید حتماً مد نظر داشت.
ادیومتری مشاهده رفتاری(BOA)تولد تا 2 سالگیآزمونهای رفتاری، پایه و اساس ارزیابی شنوایی نوزادان و کودکان است.
آزمون BOA بدون نیاز به تقویت پاسخ و بسته به مشاهده سابجکتیو شنواییشناس انجام میشود.
مزیت اصلی BOA، زمان مورد نیاز کم و عدم نیاز به ابزارهای خاص است.
اما معایب این آزمون زیاد است و شامل: تأثیرات آزمایشگر بر نتیجه آزمون، پاسخهای نوزاد بدون تقویت سریع از بین می رود، تنوع و گستردگی وسیع پاسخهای کودک و به علت عدم دستیابی به آستانه دقیق، BOA تنها بهعنوان ابزاری برای غربالگری شنوایی اولیه مفید است.
در طول ارزیابیهای نوزادان و کودکان، استفاده از مولد های نویز[6] و ارائه سیگنال در میدان صوتی به مقدار زیادی در طول BOA مفید میباشد، اما باید از ویژگیهای فرکانسی و شدتی مولد نویز توسطSLM مطمئن شد.
آزمونهای شنوایی نوزادان و کودکان با مولد های نویز و میدان صوتی بدون تقویت و شرطی شدن، اغلب بهعنوان اولین سطح برای تعیین آسیب شنوایی یا شنوایی هنجار به شمار می رود. تکنیک BOA، کم هزینهترین و سریعترین روش ارزیابی شنوایی در نوزادان و کودکان تا سن 2 سالگی است.
پاسخهای شنوایی نوزادان و کودکان به 2 دسته پاسخهای رفتاری رفلکسی[7] و توجهی[8] تقسیم میشوند.
پاسخهای رفتار توجهی شامل:
در کل متداولترین پاسخ توجهی کودک، هنگامی است که در ارائه محرک، کودک مستقیماً بهصورت والدین نگاه میکند و منبع صدا را جستجو میکند.
همان طور که سن کودک افزایش مییابد، پاسخ نوزادان به محرک شنوایی در سطوح پایین تری رخ میدهد، که نشان از بلوغ سیستم شنیداری است.
محرکهای مورد استفاده برای برانگیختن پاسخ شامل مولد های نویز، نویز باند باریک و میدان صوتی با محرک گفتاری است.
یکی از محدودیت های مولد نویز، عدم ویژگی فرکانسی آنها میباشد که ارزیابی جامع از شنوایی نوزاد و کودک فراهم نمیشود.
مولد نویز را نمیتوان همانند ابزارهای الکترونیکی،تنظیم کرد. بااینوجود شدت سیگنال خروجی در فاصلههای ویژه مختلف باید کالیبره شود، بهطوری که میتوان تخمینی از سطح شدتی که باعث پدیدار شدن پاسخهای رفتاری میشود را تعیین کرد. شنواییشناس باید آگاه باشد اگر مولد نویز محدودیت فرکانسی داشته باشد، محدودیت تکنیک محسوب میشود.
از اسباببازیها به طور معمول در جهتیابی استفاده میشود که از این اسباببازیها میتوان به زنگوله و اسباببازی فشاری پلاستیکی اشاره کرد.
از مزایای آزمونهای رفتاری، تعیین تا خیر رشدی در کودکان است.
دو نظریهی مختلف در مورد نحوهی رشد بلوغ در کودکان دچار معلولیت وجود دارد:
تئوری اول: تئوری Difference، بیان میکند که پاسخهای کودکان با تا خیر رشدی قابلمقایسه با کودکان هنجار نیست و رفتارهای آنها قابل پیشبینی نمیباشد.
نظریه دوم: نظریه Development، بیان میکند که کودکان کم توان ذهنی همانند کودکان هنجار همان مراحل را آهستهتر طی میکنند.
اگر یک کودک کم توان ذهنی با سن تقویمی 6 سال و سن عقلی 2 سال باشد، باید انتظار پاسخ در سطح 2 سال را داشته باشیم.
باید توجه داشت در کودکان کم توان عمیق، BOA تنها ابزار قابلاستفاده در ارزیابی شنوایی است.
در جدول 1 و شکل 1 شاخص های رفتاری شنیداری برای بدو تولد تا 24 ماهگی آورده شده است.
| سن | مولد نویز (dBspl) | واربل تن (dBHL) | گفتار(dBHL) | پاسخهای مورد انتظار | استارتل با گفتار(dBHL) |
| 0-6 هفته | 50-70 | 75 | 40-60 | I. گشادشدن چشم II. پلک زدن III. برانگیختن از خواب IV. استارتل | 65 |
| 4هفته-6 ماه | 50-60 | 70 | 45 | I. گشادشدن چشم II. تغییر جهت چشم III. پلک زدن IV. چرخش سر اولیه در ابتدای 4 ماهگی | 65 |
| 4-7 ماه | 40-50 | 50 | 20 | I. چرخش سر به سمت منبع صدا در محور افقی II. گوش دادن با دقت | 65 |
| 7-9 ماه | 30-40 | 45 | 15 | جهتیابی مستقیم صدا در طرفین و غیرمستقیم به پایین | 65 |
| 9-13 ماه | 25-35 | 38 | 10 | جهتیابی مستقیم صدا در طرفین و پایین و غیرمستقیم بالا | 65 |
| 13-16 ماه | 25-30 | 30 | 5 | جهتیابی مستقیم صدا در تمام جهت | 65 |
| 16-21 ماه | 25 | 25 | 5 | جهتیابی مستقیم صدا در تمام جهت | 65 |
| 21-24 ماه | 25 | 25 | 5 | جهتیابی مستقیم صدا در تمام جهت | 65 |
جدول 1: شاخص های رفتاری شنیداری برای بدو تولد تا 24 ماهگی
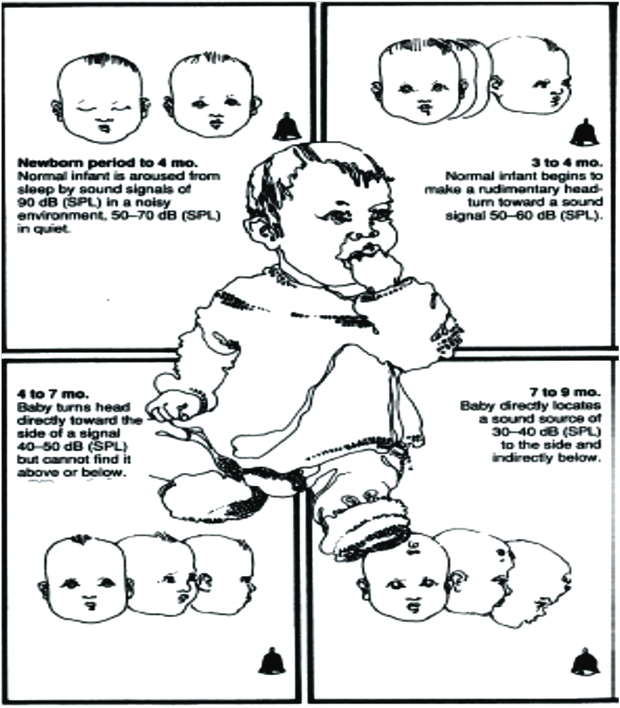
شکل 1: غربالگری شنوایی نوزادان از تولد تا 9 ماهگی

شکل 1: غربالگری شنوایی نوزادان از 9 تا 24 ماهگی (ادامه)BOA در کودکان صفر تا 6 ماه ترجیح داده میشود که برای وقوع پاسخ از محرک نویزی در سطح شدت بالا (خصوصاً در کودکان تا 4 ماهگی) استفاده شود و بهترین مرحله برای دیدن پاسخ زمان خواب سبک است.
در هنگام آزمون گرفتن صورت نوزاد باید به طور واضح دیده شود و لباس سبک به تن داشته باشد بهطوری که پاسخهای بدن، اعضای بدن و حالات چهره مشخص شود.
در آزمونهای بالینی بهترین پاسخهای رفتاری، بیداری[11] از وضعیت خواب است.
برانگیختگی به حرکات کوتاه و گذرا کودک اشاره دارد.
پاسخهای قابلقبول شامل، پلک زدن فوری به دنبال ارائه محرک نویزی، ارتعاش خفیف کل بدن، باز شدن چشم (حتی بهاندازه کم) یا حرکات قابلتوجه بدن در بازو یا پاها میباشد.
برای ایجاد پاسخ با دامنه بزرگتر قبل از ارائه مولدهای نویز، حداقل 1 دقیقه سکوت کامل تا وقتی که وضعیت کودک تثبیت شود، سپس مولد نویز در فاصله 3 اینچی حدوداً 5/7 سانتیمتری(3 اینچی) از گوش کودک قرار داده میشود و محرک به مدت 2 الی 5 ثانیه با سطح شدت ثابت ارائه میشود.
پیشنهاد میشود که ارائه محرک ناگهانی باشد و در ابتدا از سطح شدت پایین شروع کنیم و کمکم شدت افزایش داده شود و در انتها برای پاسخ استارتل، بلندترین شدت را استفاده کنیم.
پاسخ استارتل باید در انتهای آزمون انجام شود زیرا ممکن است کودک از صدای بلند بترسد و برای ادامه کار با مشکل روبرو شویم. در این آزمون تنها پاسخهایی که در محدوده 2 ثانیه بعد از ارائه محرک نویزی معتبر هستند.
حال اگر کودک در خواب عمیق باشد، شانس کمتری برای مشاهده پاسخهای رفتاری نسبت به زمانی که در خواب سبک است وجود دارد.
در تحریک با محرک صوتی، کودک نسبت به محرک سریعاً عادت میکند و پاسخها از بین می روند.
در تحقیقات دیده شده است که نوزادان در محدودهی سنی 7 تا 12ماه، به محرکهایی نظیر گفتار و گفتار فیلتر شده فرکانس بالا نسبت به انواع دیگر محرکها، پاسخ رفتاری بهتری نشان میدهند.
استفاده از گفتار فیلتر شده فرکانس بالا برای ارزیابی نوزادان با کم شنوایی فرکانس بالا پیشنهاد میشود و در یک مطالعه دیده شده است محرک گفتاری نسبت به سایر محرکها از قبیل صدای چهچهه و محرک نویز پهن باند، سطح شدت پایین تر و تعداد پاسخ بیشتری را فراهم میکند اما در ماههای بین 22 الی 36 ماهگی، هیچ برتری در بین محرکها دیده نشده است.
توصیهشده است برای این سنین آزمون BOA تا حد ممکن در اتاق آکوستیک انجام شود.
BOA در نوزادان 4 تا 7 ماهنوزاد شروع به چرخش سر و چشم در جهت منبع صدا در سطح شدتیdB HL 20 با محرک گفتاری میکند.
درحالیکه در 4 ماه اول به شدت dB HL 45 با محرک گفتاری پاسخ میدهد.
در طول این دوران، ماهیچهها قوی و هماهنگی حرکات چشم افزایش مییابد.
در 6 ماهگی، کودک توانایی خندیدن بلند، گرفتن اشیاء و رسیدن به آنها و گرفتن آنها، چرخیدن بدون کمک و نشستن بدون کمک را دارد. در 7 ماهگی، کودک میتواند وسیله را بین دستها جابهجا میکند، برای چند لحظه بدون کمک بایستد.
با بهبود هماهنگی عضلات، کودک بعد از 4 ماهگی شروع به جهتیابی منبع صدا فقط در سطح افق میکند.
چرخش سر در 4 ماهگی پایدار نیست که شاید به 90 درجه کامل نرسد.
استفاده والدین از محافظ های گوش برای جلوگیری از دخالت ناخواسته در هنگام ارائه محرک در ارزیابی نوزاد پیشنهاد میشود. نوزادان در این سن همچنین به محرکهایی نظیر نویز باند باریک و گفتار (بهترین نوع آن، اسم خود کودک است) در میدان صوتی پاسخ میدهند. ارائه محرک از طریق بلندگوها در زاویه 45 درجه نسبت به کودک است.
در این سن کمترین سطح پاسخدهی هنجار توسط محرکهای گفتاری، تقریباdB HL 20 است. کودک در شدت dB HL 65 ، پاسخ استارتل ایجاد میکند.
فقدان پاسخ استارتل قوی، وجود کم شنوایی شدید تا عمیق را نشان میدهد که برای مشخص کردن کمترین سطح پاسخ تکرارپذیر، باید از آکوستیک ایمیتانس، OAE و ABR استفاده کنیم.
BOA در 7 تا 9 ماهگیدر طول این دوران بهبود در هماهنگی های قدرتی و حرکتی سبب ثابت نشستن نوزاد میشود.
کودک میتواند دو شیء را همزمان دستکاری کند و شیء را از دستش به دهانش منتقل کند و کودک تمایل دارد همهچیز را در دهان خود بگذارد.
در این مرحله، کودک شروع به خجالت کشیدن از افراد غریبه میکند و ممکن است برای ارتباط با شنواییشناس چند دقیقه زمان نیاز باشد، همچنین در این مرحله کودک بسیار کنجکاو است و باید این اجازه به کودک داده شود که اشیاء را دستکاری کند تا امکان گرفتن پاسخ فراهم شود. در این سن کودک توانایی جهتیابی منبع صدا در طرفین و غیرمستقیم به پایین را دارد (شکل 2).
پاسخ به محرکات گفتاری از طریق بلندگو در سطح شدت dB HL 15 دیده میشود.شکل 2: انجام آزمون BOA توسط یک آ?
نشانی ایمیل شما منتشر نخواهد شد.